Qu’est-ce que les fibromes utérins ?
Les fibromes sont des croissances non cancéreuses fréquentes qui se forment dans la paroi musculaire de l’utérus. Ils affectent un nombre considérable de femmes, avec une prévalence allant jusqu’à 70 % chez les femmes de moins de 50 ans et entre 70 et 80 % chez celles de plus de 50 ans. Les options thérapeutiques varient en fonction du type, de la taille, du nombre et de l’emplacement des fibromes. Le traitement des fibromes utérins des patients varie en fonction de leurs symptômes, de leur volonté de fertilité et de leurs préférences en matière d’interventions chirurgicales. Les options thérapeutiques incluent l’utilisation de contraceptifs combinés, de traitements progestatifs, d’acide tranexamique, ainsi que des interventions chirurgicales telles que l’hystérectomie ou la myomectomie.
Quels sont les types de fibromes utérins ?
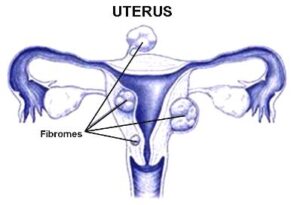
Les fibromes utérins, également connus sous les noms de fibromyomes utérins, léiomyomes ou myomes, peuvent se développer dans diverses couches de l’utérus. Les fibromes peuvent être intramuraux, se développant dans le muscle utérin lui-même, sous-séreux, se formant dans la couche musculaire externe, ou sous-muqueux, croissant dans la cavité utérine.
Il arrive parfois que des fibromes se forment dans différentes parties de l’utérus, tels que le ligament large (intraligamentaire), le col de l’utérus ou, plus rarement, les trompes de Fallope. Certains fibromes sont attachés à un pédoncule, tandis que d’autres sont directement en contact avec la paroi utérine (sessiles). Les fibromes situés sous la muqueuse peuvent s’étendre dans la cavité utérine, appelés fibromes sous-muqueux intracavitaires. Les fibromes peuvent grossir au point que leur approvisionnement en sang devient insuffisant et ainsi dégénérer.
Quels sont les symptômes des fibromes utérins ?
Pour de nombreuses femmes, les fibromes utérins peuvent être asymptomatiques, mais environ 15 à 30 % des patients présentant des fibromes utérins peuvent développer des symptômes sévères. Parmi les symptômes courants, on trouve les saignements utérins anormaux, tels que des menstruations abondantes ou des saignements intermenstruels, pouvant entraîner une anémie.
Les symptômes généraux, tels que douleurs ou pressions pelviennes, sont souvent liés à la taille ou à la position des fibromes, ou à la dilatation utérine qu’ils provoquent. Des symptômes urinaires, comme la pollakiurie ou l’impériosité, peuvent résulter de la compression de la vessie, tandis que des symptômes intestinaux, tels que la constipation, peuvent être dus à une compression intestinale.
Moins fréquemment, les fibromes peuvent croître et se dégénérer, ou des fibromes pédiculés peuvent se tordre, entraînant une douleur intense, aiguë ou chronique, ou simplement une sensation de lourdeur.
Les fibromes peuvent également être associés à l’infertilité, en particulier lorsqu’ils sont situés sous-muqueux. Pendant la grossesse, ils peuvent causer des douleurs, des fausses couches récurrentes, des contractions prématurées ou nécessiter une césarienne en raison d’une présentation anormale du fœtus. Les fibromes utérins peuvent également entraîner des hémorragies post-partum, en particulier s’ils se trouvent dans le segment inférieur de l’utérus.
Quelles sont les causes des fibromes utérins ?
Les mécanismes exacts qui sous-tendent le développement des fibromes utérins demeurent inconnus. Toutefois, il est établi que les hormones féminines, telles que l’œstrogène et la progestérone, favorisent leur croissance. Les fibromes utérins ont tendance à se développer chez les femmes en âge de procréer et jusqu’à la ménopause.
Plusieurs facteurs peuvent accroître le risque de développer des fibromes utérins :
- L’apparition précoce des règles.
- L’obésité.
- Les antécédents familiaux de fibromes, suggérant une composante génétique.
- L’absence de gestations.
- L’avancement en âge.
- La présence du syndrome des ovaires polykystiques (SOPK).
- L’hypertension artérielle.
Il a également été prouvé que certains éléments diminuent le risque de développer des fibromes utérins :
- Avoir donné naissance à plus de deux enfants.
- Avoir eu des naissances multiples.
- Utiliser le Depo-Provera comme méthode contraceptive.
- Utiliser la pilule contraceptive orale.
Comment diagnostique-t-on les fibromes ?
Les fibromes utérins sont généralement diagnostiqués suite à la consultation chez un gynécologue, en raison de symptômes particuliers, ce qui déclenche des examens de diagnostic. Plusieurs méthodes sont utilisées pour diagnostiquer les fibromes utérins, notamment l’utilisation de diverses modalités d’imagerie telles que l’échographie, l’échographie avec injection de solution physiologique ou l’IRM est courante dans le diagnostic des fibromes utérins.
Un utérus qui augmente de volume, irrégulier et mobile lors de l’examen pelvien bimanuel peut suggérer la présence probable de fibromes utérins. Si ces caractéristiques sont nouvellement apparues ou si des changements sont observés lors de l’examen pelvien (comme une augmentation de la taille de l’utérus, la présence d’une possible masse annexielle, une masse fixe ou une sensibilité/douleur récente), des examens d’imagerie sont recommandés pour explorer les fibromes utérins ou d’autres pathologies gynécologiques telles que les masses ovariennes. Ces examens peuvent également être réalisés en cas de nouveaux symptômes présentés par la patiente, tels que des saignements ou des douleurs.
Le traitement des fibromes utérins
La plupart des fibromes utérins ne nécessitent pas de traitement, sauf s’ils entraînent des complications. Les femmes souffrant de problèmes de fertilité, de douleurs menstruelles, de saignements abondants ou de symptômes de pression choisissent souvent de recevoir un traitement.
Les options de traitement de fibromes varient en fonction de l’étendue des fibromes et de la gravité des symptômes. Les options de traitement sont adaptées aux besoins individuels de chaque femme, notamment ses projets de grossesse future et son historique de grossesse.
Les traitements médicaux pour les fibromes utérins peuvent être classés en hormonaux et non hormonaux
Traitements médicamenteux
Le traitement des fibromes utérins doit être personnalisé, mais certains éléments peuvent aider à guider la décision :
Pour les fibromes utérins asymptomatiques : aucun traitement n’est nécessaire, il est recommandé de continuer à surveiller la patiente.
Pour les femmes ménopausées : celles présentant des saignements post-ménopausiques doivent être examinées pour exclure un cancer de l’utérus. Si les résultats sont rassurants ou si les symptômes de compression sont prédominants, il est envisageable d’opter pour une période d’observation, car les symptômes ont tendance à s’améliorer avec la réduction de la taille des fibromes après la ménopause.
Pour les fibromes symptomatiques, notamment en cas de désir de grossesse : des traitements telles que l’embolisation des artères utérines, d’autres traitements comme l’échographie focalisée à haute intensité, ou la myomectomie peuvent être envisagées.
En cas de symptômes graves persistants malgré l’échec des autres traitements, surtout en l’absence de désir de grossesse : l’hystérectomie, éventuellement précédée d’un traitement médical, peut être recommandée.
Le traitement médical de première intention vise généralement à réduire les saignements, à être facilement administrable et bien toléré. Parmi les options disponibles figurent :
- Contraceptifs œstro/progestatifs
- Progestatifs, comme le dispositif intra-utérin (DIU) libérant du lévonorgestrel
- Acide tranexamique
- Médicaments anti-inflammatoires non stéroïdiens (AINS)
Les contraceptifs œstroprogestatifs ou le DIU au lévonorgestrel sont recommandés pour les patientes nécessitant également une contraception.
L’acide tranexamique, un anti fibrinolytique, peut réduire les saignements jusqu’à 40%.
Les AINS peuvent soulager la douleur, mais n’ont pas d’effet sur les saignements.
Les progestatifs exogènes peuvent partiellement inhiber la stimulation œstrogénique de la croissance des fibromes utérins et réduire les saignements, mais ils ne réduisent pas autant le volume des fibromes que les agonistes de la GnRH.
D’autres médicaments qui sont parfois utiliser pour le traitement des fibromes utérins symptomatiques sont :
- Un médicament appelé agoniste de la GnRH, une hormone artificielle utilisée pour supprimer l’ovulation naturelle, peut être prescrit pour réduire la taille d’un fibrome avant une intervention chirurgicale planifiée.
- Les SERMS (modulateurs sélectifs des récepteurs des œstrogènes) (p. ex., le Raloxifène) peuvent réduire la croissance des fibromes, mais on ne sait pas s’ils peuvent soulager les symptômes autant que d’autres médicaments.
- Le Danazol, un agoniste androgénique, peut inhiber la croissance du fibrome utérin, mais induit de nombreux effets indésirables (p. ex., prise de poids, acné, hirsutisme, œdème, perte de cheveux, raucité de la voix, bouffées de chaleur, sudation, sécheresse vaginale) et il est, ainsi, souvent moins bien supporté par la patiente.
Diverses options sont disponibles pour le traitement des fibromes utérins.
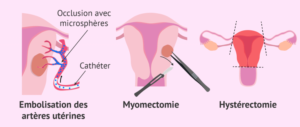
Embolisation de l’artère utérine : C’est un traitement qui implique l’injection de petites particules stériles dans les artères qui alimentent en sang les fibromes. Cette action épuise l’apport sanguin des fibromes, entraînant leur rétrécissement. Durant ce traitement, l’utérus est visualisé par radioscopie, des cathéters sont insérés dans l’artère fémorale puis guidés jusqu’à l’artère utérine, où des particules emboliques sont injectées pour obstruer l’approvisionnement sanguin des fibromes. La patiente se rétablit généralement plus rapidement qu’après une hystérectomie ou une myomectomie, mais les risques de complications (tels que le saignement et l’ischémie utérine) ainsi que les consultations postérieures sont susceptibles d’être plus élevés. Les taux d’échec du traitement se situent entre 20 et 23 % ; dans ces cas, une solution radicale comme l’hystérectomie peut être nécessaire. Les patientes envisageant une grossesse ultérieure doivent être conscientes que ce traitement peut accroître certains risques obstétriques, notamment les fausses couches, les accouchements par césarienne et les hémorragies post-partum.
La chirurgie ultrasonore focalisée guidée par résonance magnétique : C’est un traitement percutané épargnant l’utérus qui utilise des ondes ultrasonores de haute intensité pour éliminer les fibromes.
Traitement chirurgical des fibromes
La chirurgie doit généralement être envisagée en présence d’un des signes suivants :
- Masse pelvienne augmentant rapidement de volume
- Saignements utérins récurrents réfractaires aux médicaments
- Douleur ou pression sévères ou persistantes (p. ex., qui nécessitent des antalgiques pour être contrôlées ou qui est intolérable)
- Gros utérus qui provoque un effet de masse dans l’abdomen, causant des symptômes urinaires ou intestinaux ou la compression d’autres organes et un dysfonctionnement (p. ex., hydronéphrose, pollakiurie, dyspareunie)
- Infertilité (si les fibromes sous-muqueux peuvent perturber la conception)
- Fausses couches spontanées récidivantes (si une grossesse est désirée)
D’autres facteurs en faveur de la chirurgie sont la fin de la période de procréation et le choix d’un traitement radical des fibromes.
En cas d’hémorragie sévère, les agonistes de la gonadotrophine-releasing hormone (GnRH) peuvent être administrés avant l’intervention pour diminuer la taille des fibromes ; ces médicaments stoppent souvent les règles et permettent à la numération d’augmenter.
L’ablation des fibromes par radiofréquence est un traitement qui utilise des ultrasons en temps réel pour identifier les fibromes et appliquer l’énergie radiofréquence d’une pièce à main par approche laparoscopique ou transcervicale.
La myomectomie est un traitement qui est généralement effectué sous laparoscopie et hystéroscopie (à l’aide d’un instrument comportant un télescope grand angle et une anse diathermique pour l’excision), avec ou sans techniques robotiques.
L’hystérectomie est un traitement qui peut également être pratiqué par laparoscopie, par voie vaginale ou par laparotomie.
La plupart des indications de myomectomie et d’hystérectomie sont similaires et les patientes doivent être informées des risques et des avantages de chaque traitement des fibromes.
Si les femmes désirent une grossesse ou désirent conserver leur utérus, la myomectomie sera préférée. Chez près de 55% des femmes souffrant d’infertilité due aux fibromes seuls, la myomectomie peut rétablir la fertilité, permettant une grossesse dans les 15 mois environ. La myomectomie multiple peut être beaucoup plus difficile à effectuer qu’une hystérectomie. La myomectomie multiple implique souvent une augmentation des saignements, des douleurs post-opératoires et des adhérences, et peut augmenter le risque de rupture utérine lors des grossesses ultérieures.
Le traitement de l’hystérectomie se fait si :
- La patiente ne désire pas de futures grossesses.
- L’hystérectomie est le traitement radical. Après la myomectomie, de nouveaux fibromes peuvent débuter une autre phase de croissance, et environ 25% des femmes qui ont subi une myomectomie subiront une hystérectomie environ 4 à 8 ans plus tard.
- La patiente présente d’autres anomalies qui compliquent une chirurgie plus complexe comme la myomectomie
- L’hystérectomie traiterait ou diminuerait le risque d’un autre trouble (d’hyperplasie de l’endomètre, d’endométriose, de cancer de l’ovaire chez les femmes qui ont une mutation de BRCA, syndrome de Lynch).
Si une hystérectomie ou une myomectomie est effectuée par laparoscopie, des techniques de traitement doivent être utilisées pour enlever le tissu fibromateux à travers de petites incisions laparoscopiques. Morcellation est un terme qui décrit la coupe de fibromes ou de tissu utérin en petits morceaux ; cela peut être fait avec un bistouri ou un dispositif électromécanique. Les femmes qui subissent une chirurgie pour des fibromes utérins présumés peuvent avoir un sarcome insoupçonné, non diagnostiqué ou un autre cancer de l’utérus, bien que cela soit rare, et l’incidence estimée varie de 1 sur 770 à < 1 sur 10 000 chirurgies. Si une morcellation intrapéritonéale est effectuée, les cellules malignes peuvent être disséminées dans tout le péritoine. Les chirurgiens peuvent utiliser certaines méthodes pour prévenir la dissémination des tissus pendant la morcellation, y compris la morcellation extra-péritonéale (le tissu est saisi et tiré à travers l’incision) ou l’utilisation d’une poche intra-abdominale pour contenir le tissu. La morcellation ne doit pas être utilisée en cas de suspicion de cancer de l’utérus ou de facteurs de risque importants, en particulier de sarcome utérin.
Avant la chirurgie pour les fibromes utérins présumés, les patientes doivent être évaluées à la recherche d’un cancer de l’utérus, si cela est indiqué, et informées que si une morcellation est utilisée, il existe un très faible risque de dissémination de cellules cancéreuses
Parfois, une combinaison de traitement hormonal est prescrite pour réduire les fibromes utérins, surtout en cas d’impact sur la fertilité. Cependant, il est important de noter que les fibromes utérins peuvent revenir après l’arrêt du traitement hormonal.
En résumé, les fibromes utérins sont fréquents et peuvent avoir diverses répercussions sur la fertilité. Ils peuvent interférer avec la fécondation en perturbant la rencontre entre les spermatozoïdes et l’ovule, ainsi que l’implantation de l’embryon, le déroulement de la grossesse, ainsi que la croissance et la position du fœtus.
Le traitement des fibromes utérins est individualisé, basé sur les symptômes spécifiques de chaque patiente, et peut contribuer à améliorer la fertilité globale. Les décisions thérapeutiques sont prises en fonction de la sévérité des symptômes et des recommandations du médecin traitant.
ARTICLE REDIGE par le Dr El Mehdi HISSANE
Gynécologue obstétricien spécialiste des problèmes de fertilité
Contact : 05229-50439/0522942945